Identificación y análisis de contactos: Información extraída de una lucha basada en datos contra el ébola y la malaria
Ante la crisis generada por la COVID-19, se tomaron muchas decisiones de cerrar oficinas, escuelas, restaurantes y la mayoría de los espacios públicos no esenciales. Estas representan un esfuerzo sin precedentes a fin de proteger del virus a nuestras familias, amigos y vecinos de la comunidad. La mayoría de nosotros recibió la instrucción de quedarnos en casa, cantar el Cumpleaños feliz dos veces mientras nos lavamos las manos y usar una máscara cuando salgamos a caminar. Sin embargo, para muchas personas, esta es la primera vez que escuchan hablar sobre temas de salud pública y epidemiología. Quizá hayan escuchado el término “identificación de contactos” por primera vez la semana pasada.
Para la epidemiología, se trata de un gran momento para aprender. De pronto, científicos y responsables de la salud pública debaten en la televisión y la radio sobre la importancia de identificar todas las posibles interacciones entre las personas que podrían conducir a la transmisión de una enfermedad para así limitar su propagación.
Si ya está familiarizado con la identificación de contactos, puede agradecérselo a la conferencia TED 2006 del doctor Larry Brilliant sobre la erradicación de la viruela. Brilliant describió con gran detalle cómo él y un equipo dedicado atravesaron la India para rastrear cada caso de viruela y cada posible conexión con cada caso, hasta que finalmente llegaron a cero casos. También predijo el desafío que estamos enfrentando ahora. Primero, Brilliant presentó una simulación de un brote de SARS no controlado que llegó a todos los países del mundo en tres semanas. Luego, finalizó la charla con una llamada inequívoca a invertir en sistemas de “detección y respuesta temprana” para limitar la propagación de la enfermedad.
En Tableau Foundation, hemos visto cuán efectiva puede ser la identificación de contactos y la recopilación exhaustiva de datos para rastrear y mitigar algunas de las enfermedades más devastadoras del mundo. Durante años, colaboramos con organizaciones sin fines de lucro y gobiernos locales de todo el mundo. Nos asociamos con ellos para facilitar la toma de decisiones basadas en datos en la lucha contra algunas de las enfermedades más mortales del mundo: malaria, tuberculosis, VIH/SIDA y ébola.
En todos los casos, la clave para controlar y eventualmente poner fin a la propagación de estas enfermedades se reduce a dos ideas muy simples. Por un lado, identificar cada posible contacto con personas infectadas. Por el otro, mantener propagar la información más rápido que la propia enfermedad.
Lecciones aprendidas de África Occidental
En ninguna otra situación fue esto más evidente que en los esfuerzos por combatir el ébola en África Occidental en 2014. En esa ocasión, trabajamos con nuestros socios en Dimagi y NetHope y en asociación con The Earth Institute de la Universidad de Columbia para implementar sistemas de análisis impulsados por Tableau. Estos permitieron a los responsables de atención médica y de políticas determinar qué pasos debían seguir para reducir la posible propagación de la enfermedad.
Si bien había necesidad de tecnología para recopilar y analizar los casos en Guinea, Liberia y Sierra Leona, los métodos de recopilación de datos eran decididamente poco tecnológicos. Estos se basaban en conversaciones con los pacientes infectados sobre con quién habían estado en contacto y cuán recientemente. Además, se les solicitaba que indicaran, según podían recordar, los nombres de otras personas con quienes podrían haber estado en contacto.
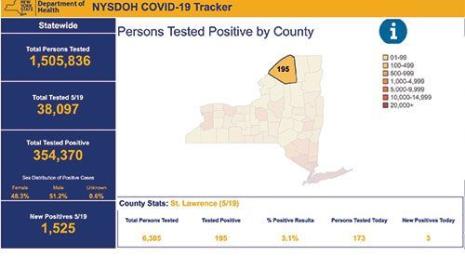
Los dashboards de resumen de Guinea permitieron a todos los organismos comprender el estado actual y la progresión del brote.
A menudo, estas acciones requerían que las personas actuaran de manera contraria a las costumbres locales y las normas sociales, particularmente en familias numerosas de comunidades muy unidas. En estas comunidades, todas las actividades, desde las comidas comunitarias hasta la preparación de los cuerpos de los fallecidos para los ritos funerarios, eran posibles focos de contagio del virus. Fue necesario educar a las personas sobre la manera en que se propaga la enfermedad. Además, se alentó a los miembros de la comunidad a cambiar esos comportamientos hasta que se hubiera erradicado el virus. Ese conocimiento se convertiría en la base de las entrevistas realizadas por los responsables sanitarios sobre los posibles puntos de contacto. Asimismo, fue un aspecto clave en las discusiones acerca de las decisiones que se tomaron para prevenir la transmisión.
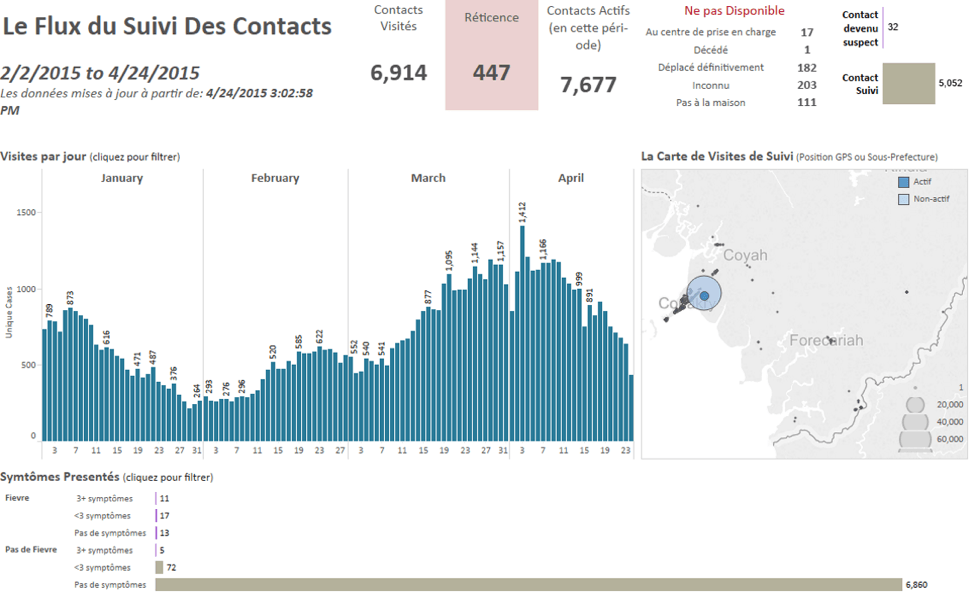
Al incorporar la tecnología de Dimagi en ese flujo de trabajo, se redujo de una semana a un par de horas el tiempo que necesitaban los responsables sanitarios locales para agregar y visualizar los datos. A partir de estos datos, pudieron eliminar metódicamente el contacto entre las personas infectadas y el resto de la población. Finalmente, estos esfuerzos permitieron detener la propagación de una enfermedad que infectó a más de 19 000 personas y se cobró la vida de más de 7500.
Un gran avance en el planeamiento de respuestas
Gran parte de esta metodología fue puesta a prueba con un segundo brote de ébola en la República Democrática del Congo (DRC) en 2018. Nuestra organización asociada PATH participó en un gran consorcio público-privado que facilitó la respuesta rápida ante un brote en la provincia de Equateur. En esta ocasión, los responsables sanitarios contaban con una vacuna eficaz. Sin embargo, la identificación de contactos fue fundamental para determinar en qué áreas debía utilizarse, ya que el suministro era limitado.
En la DRC, estos datos de identificación de contactos se analizaron en los centros de operaciones de emergencia (COE) nacionales y regionales. Allí también se analizaron diferentes datos demográficos, epidemiológicos y socioeconómicos para determinar dónde las comunidades eran más vulnerables y cómo asignar los recursos para responder a la emergencia. Tanto en persona como virtualmente, los líderes accedieron a estos datos para la toma de decisiones diarias y para comprender el progreso alcanzado.
Gracias a las lecciones aprendidas del brote de 2014, no hay duda de que la velocidad y la eficacia de la respuesta en la República Democrática del Congo permitió salvar vidas. A finales de 2019, varios meses después de que se descubrieran los primeros casos, había aproximadamente 3400 casos confirmados y 2200 muertes informadas a causa de la enfermedad.
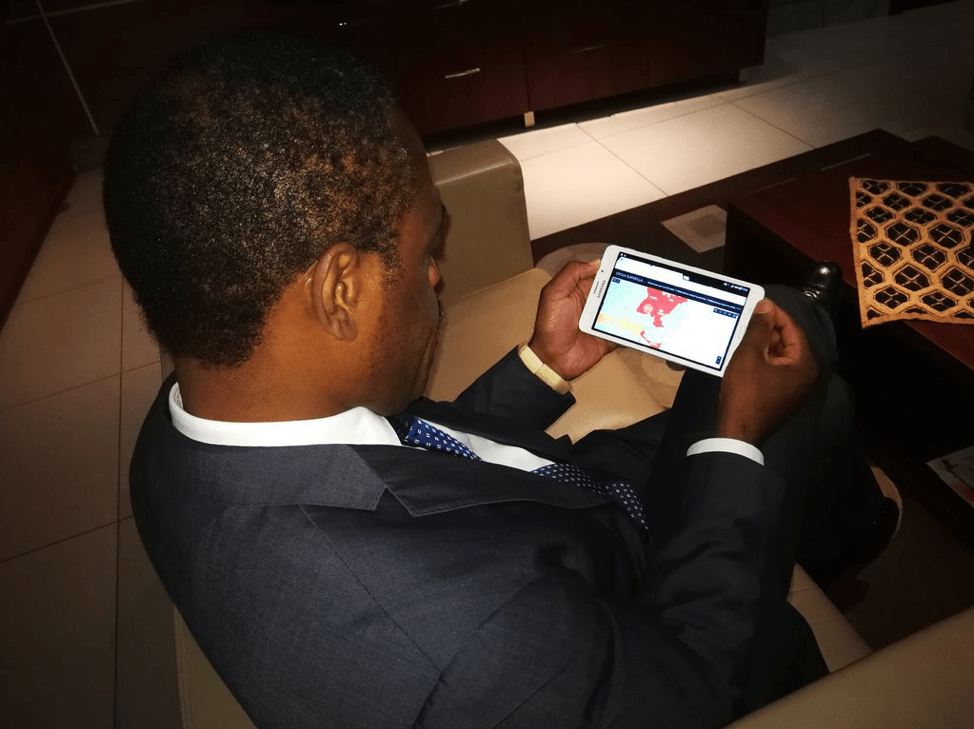
El ministro de salud de la República Democrática del Congo revisa el dashboard sobre el ébola desde su tableta. Así está al tanto de la situación sobre el terreno en tiempo real. Foto: Ministère de la Santé RDC, cortesía de PATH.org.
Detectar la señal entre el ruido
Si bien los síntomas y la propagación del nuevo coronavirus son diferentes a los del ébola, funciona de igual manera que cualquier otra enfermedad. El virus es un pasajero y el cuerpo humano es el vehículo. Lo que sabemos hasta ahora es que se propaga principalmente a través de las gotas que expulsa una persona infectada cuando tose o estornuda. Comprender e identificar estos métodos de transmisión, conocidos como vectores de enfermedades, es fundamental para limitar la propagación de la enfermedad. La identificación de contactos simplemente se basa en reconocer a los individuos con casos activos y, luego, catalogar a cada persona con la que hayan tenido contacto. Reuters publicó recientemente un artículo con visualizaciones fabulosas. En estas se muestra el proceso de seguimiento de la propagación de la COVID-19 en determinadas comunidades de Corea del Sur.
La simple idea de la identificación de contactos rápidamente se vuelve compleja. Los datos están cada vez más presentes en gran parte de nuestra vida diaria comercial y personal. Sin embargo, es mucho más difícil obtener datos sobre este tipo de interacciones momentáneas o profundamente personales.
“Estamos trabajando con una enfermedad en la que el tiempo es esencial. Si no es posible controlar la identificación de contactos, no es posible controlar la enfermedad”.
Con frecuencia, la identificación de contactos se hace mucho más complicada, y más esencial. Esto se debe a los casos de portadores asintomáticos de la enfermedad. Los investigadores están descubriendo que la COVID-19 puede tener tasas significativas de portadores asintomáticos. Esto dificulta mucho la detección y el rastreo. Si alguien ni siquiera sabe que tiene la enfermedad, no se registrará de inmediato en los datos como un caso confirmado. No obstante, si los responsables de salud pública pueden rastrear los contactos hasta un caso positivo, es posible realizar las pruebas y evaluar a estas personas como posibles portadores.
La COVID-19 definitivamente no es la única enfermedad que con frecuencia se propaga por transmisión asintomática. Por ejemplo, aproximadamente el 80 % de los portadores de malaria no presenta síntomas visibles que revelen una infección, como fiebre, escalofríos o náuseas. En aquellos lugares en los que hay un tratamiento contra la malaria disponible, el control, las pruebas y el tratamiento pueden reducir las tasas de infección. Cuando este proceso se implementa correctamente, hemos observado que se reducen en un 80 % los casos de malaria informados y en un 90 % las muertes causadas por la enfermedad. La identificación de contactos es fundamental para alcanzar estas cifras alentadoras. Cuando una clínica diagnostica un caso, los empleados sanitarios de la comunidad acuden al lugar de residencia de esa persona. Allí realizan pruebas de malaria a todos los que están cerca, independientemente de si presentan síntomas o no. Si una persona da positivo, se le proporciona un medicamento para tratar la enfermedad antes de que se extienda a toda la comunidad.
No es difícil imaginar de qué manera esta situación es similar a nuestra experiencia actual con el coronavirus. Las órdenes de confinamiento en casa están diseñadas para limitar el contacto. Sin embargo, el virus aún puede transmitirse, sin detectarlo, entre los miembros de la familia cercana, vecinos, trabajadores de servicios y otras personas con las que se mantiene el contacto. A medida que los líderes comiencen a desarrollar planes sobre cómo será el “regreso al trabajo”, administrar un inventario de esas interacciones se volverá cada vez más complicado.
¿Qué viene ahora?
A medida que las conversaciones comienzan a centrarse en flexibilizar algunas de las restricciones de confinamiento y restablecer ciertos sectores de la economía, es alentador ver que algunos gobernadores, como Jay Inslee en el estado de Washington, priorizan la identificación de contactos en sus planes. Dicho esto, aún tenemos más preguntas que respuestas sobre cómo se llevarán a cabo estos esfuerzos.
Apple y Google llegaron a los titulares en los Estados Unidos el 10 de abril cuando anunciaron que trabajarían juntos para crear una nueva plataforma. Se trata de un sistema voluntario de identificación de contactos a través de dispositivos con iOS y Android. Este no fue el primer esfuerzo para aplicar tecnología móvil. China, Singapur y Corea del Sur están utilizando estrategias similares para rastrear las interacciones y notificar a los contactos cercanos de un posible portador.
Dimagi, la misma organización que aportó tecnología para la respuesta ante el ébola de 2014 en Guinea, se asoció con 16 organismos gubernamentales en todo el mundo. El propósito de esta colaboración es implementar CommCare como parte de la estrategia de respuesta a la COVID-19. Una de estas asociaciones es con el departamento de salud pública de San Francisco, que está trabajando con la Universidad de California San Francisco (UCSF) para implementar CommCare como su principal tecnología de identificación de contactos.
“Cuando llegue el momento de realizar cambios en la orden de confinamiento, necesitamos contar con este programa de identificación de contactos. Así estaremos equipados para responder ante nuevos casos y evitar que el virus se propague fuera de control”, afirma London N. Breed, alcaldesa de San Francisco en un comunicado de prensa reciente sobre el programa.
A través de la plataforma CommCare, los contactos de los casos pueden elegir recibir mensajes de texto diarios o llamadas telefónicas. Estas permiten verificar su estado de salud y si presentan síntomas durante el período de supervisión de 14 días. También pueden optar por autoinformar los síntomas a través de un mensaje de texto. De esta manera avisan de inmediato a los responsables de salud pública que podría ser necesario realizar un seguimiento o una prueba.
Aún queda trabajo arduo por hacer
Sin embargo, aún no contamos con respuestas claras a preguntas críticas sobre la privacidad de los datos y el acceso a ellos. ¿Quién tendría acceso a los datos y cómo se almacenarían? ¿Los usuarios decidirían participar en un programa limitado y con plazos? ¿O se trataría de un proceso de inscripción automático en el que las personas tendrían que optar por no participar, si fuera el caso?
Agregue a eso la pregunta igualmente importante sobre quién quedaría excluido por completo. La respuesta ante el brote de coronavirus ha dejado al descubierto las numerosas desigualdades de la brecha digital de Estados Unidos. Las comunidades con ingresos más bajos, particularmente las comunidades de personas de raza negra, ya están experimentando una cantidad desproporcionada de muertes. ¿Una excesiva dependencia de la identificación de contactos digital agravaría quizá esa situación? Todas y cada una de estas preguntas han tenido una cuidadosa consideración y la merecen. El debate sobre la privacidad y la tecnología se ha prolongado durante años y probablemente continuará haciéndolo en el futuro.
Incluso con todas estas preguntas, gracias a nuestro trabajo sobre el ébola y la malaria aprendimos que cada día de inacción cuesta vidas. La identificación de contactos es una de las alternativas más efectivas en la salud pública y la epidemiología que podemos implementar en este momento para limitar la propagación de la enfermedad. Debemos poner esto en práctica y, al mismo tiempo, asegurarnos de formular las preguntas difíciles sobre la igualdad y la privacidad. Y tenemos que hacerlo no solo como respuesta a la pandemia, sino también en nuestros esfuerzos de recuperación. Sin embargo, no debemos esperar hasta que resolvamos esos debates para actuar.
Este método de identificación de contactos puede parecer anticuado para aquellos de nosotros que trabajamos con tecnología a nivel mundial. No obstante, su larga trayectoria de éxito para combatir algunas de las enfermedades más mortales del mundo debería compensar la falta de innovación. Estas campañas contra el ébola y la malaria tenían una vertiente tecnológica, pero la base de esta estrategia eran las personas que recopilaban la información de los pacientes e investigaban sus relaciones.
Que la tecnología sea más evolutiva que revolucionaria no debería disuadirnos de adoptarla. Las prácticas de identificación de contactos que podemos implementar hoy para comprender y limitar la propagación de la enfermedad reducirán el riesgo de contagio y salvarán vidas. Es posible que hayamos pasado el punto de “detección y respuesta tempranas” que el doctor Brilliant pronosticó hace 14 años. Pero este es el momento en el que la acción puede ser el próximo paso para controlar y, finalmente, erradicar el virus.
Historias relacionadas
Suscribirse a nuestro blog
Obtenga las últimas actualizaciones de Tableau en su bandeja de entrada.